Światowy Dzień Walki ze szpiczakiem plazmocytowym
Marzec to miesiąc świadomości szpiczaka. Każdy pacjent ma swoją ścieżkę leczenia. Podstawą jest wczesne postawienie diagnozy.
30 marca obchodzimy Światowy Dzień Walki ze szpiczakiem plazmocytowym. Jest to drugi co do częstości występowania nowotwór hematologiczny. Choroba jest trudna i nieobliczalna, jednak w ostatnich latach dokonuje się wręcz rewolucja, jeśli chodzi o jej leczenie. U wielu pacjentów szpiczak jest już chorobą przewlekłą, a w niektórych przypadkach mówi się wręcz o „funkcjonalnym wyleczeniu”. Podstawą jest jednak szybkie postawienie diagnozy i rozpoczęcia leczenia.
Nie ma drugiej choroby hematologicznej, w leczeniu której w ostatnich latach dokonałby się tak duży postęp, jak w szpiczaku. Pojawiło się kilkanaście nowych leków, które sprawiły, że życie pacjentów, u których zdiagnozowano tę chorobę, znacznie się wydłużyło. W wielu przypadkach okresy remisji są wielomiesięczne lub nawet wieloletnie. Najważniejsze jest jednak to, żeby szpiczaka rozpoznać na wczesnym etapie.
Wczesne objawy szpiczaka
Szpiczak plazmocyowy jest spowodowany nieprawidłowym rozrostem komórek plazmatycznych oraz wytwarzaniem przez nie nieprawidłowego białka monoklonalnego i licznych cytokin, powodujących uszkodzenia wielonarządowe.
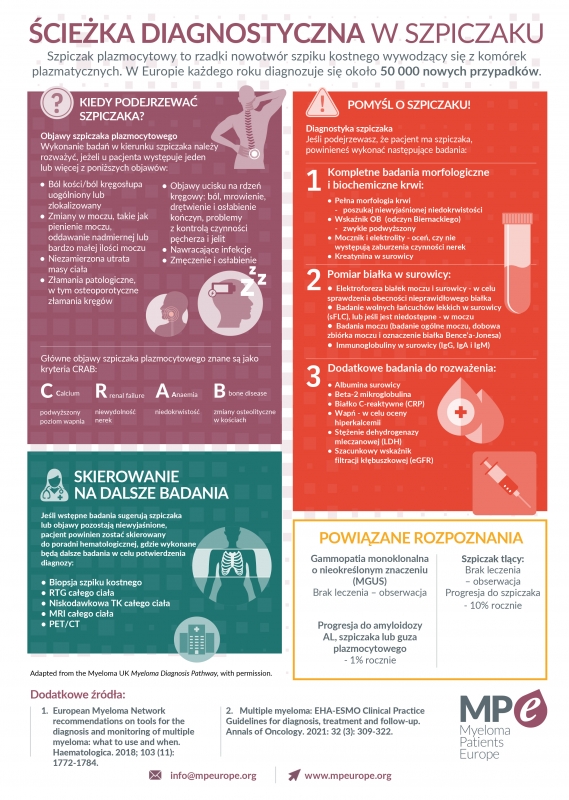
Pierwsze objawy szpiczaka są nieswoiste, mogą towarzyszyć wielu innym schorzeniom, dlatego choroba często jest rozpoznawana na późnym etapie. Należy zwrócić uwagę na takie objawy jak:
- Ból kości/ ból kręgosłupa uogólniony lub zlokalizowany
- Złamania patologiczne, w tym osteoporotyczne złamania kręgów
- Nawracające infekcje dróg oddechowych lub moczowych
- Zmęczenie i osłabienie
- Niedokrwistość
- Objawy ucisku na rdzeń kręgowy: ból, mrowienie, drętwienie i osłabienie kończyn, problemy z kontrolą czynności pęcherza i jelit
- Niezamierzona utrata masy ciała
– Kilka lat temu przeprowadziliśmy kampanię „Wczesna diagnostyka szpiczaka”, zwracając uwagę, że wszystkie pierwsze objawy tej choroby są nieswoiste. Dolegliwości bólowe, które ma zdecydowana większość chorych, mogą być spowodowane m.in. zwyrodnieniem kręgosłupa, infekcją, chorobą tkanki łącznej. Niedokrwistość może wynikać z niedoboru żelaza lub z jakiejś choroby przewlekłej. Również zmiany związane z nerkami (niewydolność nerek, białkomocz) nie muszą być spowodowane szpiczakiem. Stąd opóźnienia w diagnozowaniu szpiczaka, dużo większe niż w przypadku guzów litych – mówi prof. Krzysztof Giannopoulos, kierownik Zakładu Hematoonkologii Doświadczalnej UM w Lublinie.
Wystąpienie tego typu dolegliwości powinno skłonić do wykonania badań przez lekarza rodzinnego, takich jak morfologia krwi, OB, mocznik, elektrolity, kreatynina, badanie ogóle moczu. W przypadku podejrzenia szpiczaka wskazane są również: elektroforeza białek moczu i surowicy, badanie wolnych łańcuchów lekkich w surowicy (sFLC), lub w moczu; badania moczu (badanie ogólne, dobowa zbiórka moczu i oznaczenie białka Bence-Jones), immunoglobuliny w surowicy (IgG, IgA i IgM). Dodatkowe badania do rozważenia to albumina w surowicy, beta-2 mikroglobulina, CRP, wapń, stężenie dehydrogenazy mleczanowej (LDH), oznaczenie szacunkowego wskaźnik filtracji kłębuszkowej (eGFR).
– Początkowe objawy są niejednorodne, dlatego wciąż są opóźnienia w diagnozowaniu szpiczaka. Wiele się jednak zmienia. W ramach projektu Polskiego Konsorcjum Szpiczakowego prof. Krzysztof Giannopoulos stworzył algorytm, który ułatwia diagnozowanie. Staramy się dużo mówić o szpiczaku, dzięki temu zwiększamy świadomość, zarówno lekarzy rodzinnych i pacjentów, jak też w społeczeństwie. Dlatego choroba obecnie jest częściej rozpoznawalna na wcześniejszym etapie – mówi dr hab. Dominik Dytfeld, prezes Polskiego Konsorcjum Szpiczakowego.
Jeśli wstępne badania sugerują szpiczaka, pacjent powinien zostać skierowany do poradni hematologicznej, gdzie wykonane będą dalsze badania w celu potwierdzenia diagnozy, takie jak biopsja szpiku kostnego, RTG szkieletu, niskodawkowa TK całego ciała, MRI całego ciała, PET/CT.
Szpiczak to nie tylko choroba osób starszych
Ponad 90% przypadków zachorowań dotyczy osób po 50. roku życia, a średnia wieków pacjentów to ok. 70 lat. Co roku w Polsce jest rozpoznawanych ok. 2 tys. nowych przypadków szpiczaka – ta liczba rośnie, m.in. z powodu starzenia się społeczeństwa.
Szpiczak nie jest jednak tylko chorobą osób starszych: coraz częściej jest rozpoznawany także u osób w wieku 40 lat, a nawet młodszych. – Kiedyś byśmy nawet nie pomyśleli o diagnozowaniu szpiczaka u 40-latka. Dzięki świadomości społeczeństwa, lekarzy, łatwiejszej diagnostyce szpiczak jest dziś wcześniej rozpoznawalny. Najmłodsza osoba zdiagnozowana w Polsce miała 19 lat, na świecie – 8 lat. Sam mam wieli pacjentów ze szpiczakiem w wieku 30-40 lat – zaznacza dr hab. Dominik Dytfeld.
Postęp i indywidualizacja leczenia
10-15 lat temu większość pacjentów po diagnozie przeżywała średnio 2-3 lata. Dzięki ogromnemu postępowi w leczeniu dziś wielu pacjentów żyje po diagnozie 10 lat, a nawet dłużej. Wiele zależy jednak od tego, czy choroba została zdiagnozowana stosunkowo wcześnie oraz od tzw. ryzyka cytogenetycznego.
Szpiczak jest chorobą niejednorodną, wymagającą indywidualnego podejścia, szerokiego wachlarza terapii o różnym mechanizmie działania; często stosuje się terapie wielolekowe, by przełamać oporność komórek nowotworowych. Im więcej dostępnych leków i schematów leczenia, tym lepiej dla pacjenta. – Szpiczak nadal pozostaje ciężką, nieuleczalną chorobą. Jednak leczenie jest dużo bardziej skuteczne, choroba szybciej cofa się, a pacjent dłużej pozostaje w remisji. Chociaż szpiczak powraca, to jednak okresy remisji są dużo dłuższe niż kiedyś i na tyle głębokie, że często nie jesteśmy nawet stwierdzić, że pacjent choruje. Pacjenci nieraz przez wiele miesięcy, a nawet lat, nie odczuwają choroby, mogą wrócić do normalnych funkcji społecznych, pracować, prowadzić normalne życie – mówi dr hab. Dominik Dytfeld.
Sposób leczenia coraz częściej jest uzależniony nie tylko od wieku pacjenta i jego stanu zdrowia, ale też od biologii choroby, czyli tzw. ryzyka cytogenetycznego. W odróżnieniu od wielu innych chorób onkologicznych, pacjent chory na szpiczaka przyjmujący kolejne linie leczenia (często piątą, szóstą) może funkcjonować, prowadzić życie rodzinne, czasem też zawodowe. Jak na razie jednak wyleczenie szpiczaka nie jest możliwe. – Coraz częściej mówimy jednak o „funkcjonalnym” wyleczeniu, kiedy pacjent ma utrzymującą się przez wiele miesięcy niewykrywalną minimalną chorobę resztkową, mierzoną ultraczułymi metodami. Jest wtedy duże prawdopodobieństwo, że pacjent będzie w takim stanie przez kilka czy nawet kilkanaście lat. Dziś celem leczenia jest opracowanie takich algorytmów, które pozwolą na wyeliminowanie choroby i trzymanie jej w tym stanie niewykrywalności przez wiele lat, przy braku toksyczności leczenia. Rozwój terapii zmierza w tym kierunku, by leczenie dobierać do pacjenta i niepotrzebnie nie eskalować terapii, jeśli jest nieobecna minimalna choroba resztkowa – zaznacza dr hab. Dominik Dytfeld.
Decyzje dotyczące leczenia są podejmowane indywidualnie. – Pacjenci są w różnym wieku, mają różne choroby współistniejące, różne ryzyko cytogenetyczne. Nie ma dwóch takich samych pacjentów, którzy będą identycznie szli przez kolejne linie terapii. Każdy z pacjentów wytycza własną ścieżkę leczenia. Szpiczak plazmocytowy to choroba bardzo indywidualna, zarówno pod względem genetycznym, jak też przebiegu klinicznego, dlatego tak istotna jest możliwość dobierania terapii indywidualnie do pacjenta – mówi prof. Giannopoulos.